W Polsce szczepienia ochronne są realizowane zgodnie z obowiązującym Programem Szczepień Ochronnych (tzw. kalendarzem szczepień), który co roku jest aktualizowany. Zakres i organizacja szczepień w Polsce jest oparta na następujących podstawach prawnych:
– Ustawa z dnia 5 grudnia 2008 r. o zapobieganiu oraz zwalczaniu zakażeń i chorób zakaźnych u ludzi (t.j. Dz. U. z 2018 r. poz. 151 z późn.zm.),
– Rozporządzenie Ministra Zdrowia z dnia 18 sierpnia 2011 r. w sprawie obowiązkowych szczepień ochronnych (tekst jednolity: Dz. U. z 2016 r., poz. 849 z późn. zm.) oraz Rozporządzenie Ministra Zdrowia z dnia 21 kwietnia 2017 r. w sprawie zapotrzebowania na szczepionki służące do przeprowadzania szczepień obowiązkowych i zawarte w Dz.U. z 2017 r., poz. 848,
– Komunikat Głównego Inspektora Sanitarnego z dnia 25 października 2018r. w sprawie Programu Szczepień Ochronnych na rok 2019, ogłoszony w Dzienniku Urzędowym Ministra Zdrowia (Dz. U. z 2018 r. poz. 151 i 1669) i udostępniony na stronie internetowej Głównego Inspektoratu Sanitarnego, pod adresem:
https://gis.gov.pl/zdrowie/szczepienia-obowiazkowe/
W Komunikacie tym określone zostały zasady i zakres wykonywanych szczepień ochronnych. Komunikat ten zawiera informacje dotyczące szczepień bezpłatnych (obowiązkowych) realizowanych w ramach powszechnego ubezpieczenia zdrowotnego oraz szczepień odpłatnych (tzw. zalecanych)– nierefundowanych z budżetu państwa.
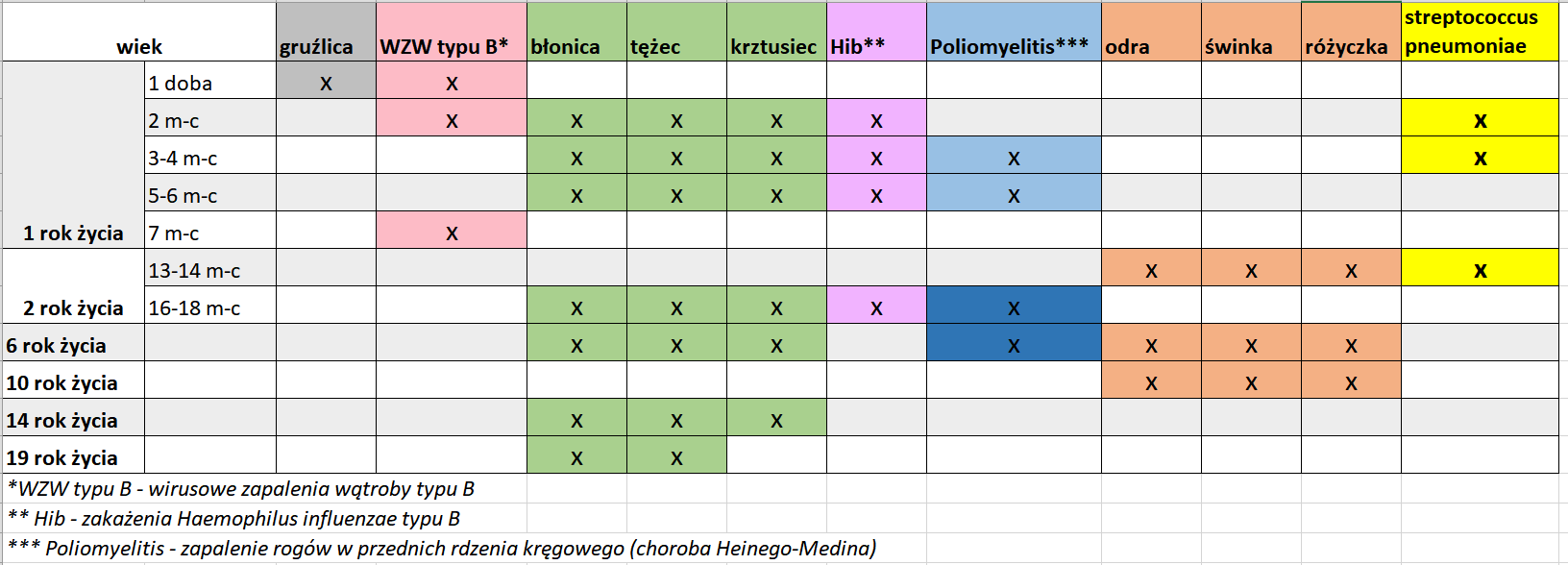
Schemat szczepień
20-26 kwietnia: Europejski Tydzień Szczepień 2020
W dniach 20-26 kwietnia 2020 r. obchodzimy już po raz 15. Europejski Tydzień Szczepień. Celem tej inicjatywy jest podkreślenie roli szczepień w zapobieganiu chorobom zakaźnym, ochronie zdrowia i życia. Europejski Tydzień Szczepień 2020 przebiega pod hasłem: „Szczepionki Pracują dla Wszystkich” Obchody Europejskiego Tygodnia Szczepień zostały zainicjowane przez Światową Organizację Zdrowia (WHO) i do dziś są […]
Komunikat Małopolskiego Lekarza Weterynarii w Krakowie
K O M U N I K A T MAŁOPOLSKIEGO WOJEWÓDZKIEGO LEKARZA WETERYNARII W KRAKOWIE Małopolski Wojewódzki Lekarz Weterynarii zawiadamia, że na terenie województwa małopolskiego w dniach od 4 do 13 kwietnia 2019 r. zostanie przeprowadzone ochronne szczepienie lisów wolno żyjących przeciw wściekliźnie. Szczepienie lisów będzie wykonane za pomocą przynęt zawierających szczepionkę doustną, która zostanie […]
Szczepienia.info
Narodowy Instytut Zdrowia Publicznego – Państwowy Zakład Higieny informuje, że od początku września 2017 r. działa strona internetowa: www.szczepienia.info. Celem istnienia strony jest przekazywanie bezstronnych, obiektywnych informacji na temat szczepionek i szczepień. Portal należy do sieci Vaccine Safety Net (VSN) i posiada akredytację WHO jako platforma wiedzy na temat szczepień dla rodziców i osób zainteresowanych […]
Szczepienia ochronne – jak zachęcić nieprzekonanych
Ministerstwo Zdrowia i Instytut Matki i Dziecka w ramach działań podejmowanych na rzecz promocji szczepień, skierowanej do lekarzy rodzinnych i pediatrów, organizują konferencję naukowo-szkoleniową pn. „Szczepienia ochronne – jak zachęcić nieprzekonanych”. Konferencja odbędzie się w sobotę, 29 września 2018 roku w Instytucie Matki i Dziecka, przy ulicy Kasprzaka 17a w Warszawie. Informacja o konferencji została […]
Specjalistyczne poradnie dot. szczepień w woj. małopolskim
Wykaz podmiotów leczniczych, w których udzielane są konsultacje specjalistyczne z zakresu szczepień ochronnych: Wojewódzki Specjalistyczny Szpital Dziecięcy im. Św. Ludwika Poradnia Chorób Zakaźnych – Szczepień 31-503 Kraków ul. Strzelecka 2 A tel.: 12 619 86 00 Krakowski Szpital Specjalistyczny im. Jana Pawła II Wojewódzka Poradnia Szczepień Ochronnych 31-202 Kraków ul. Prądnicka 80 tel.: 12 614 […]
Aktualny wykaz placówek wykonujących szczepienia p/wściekliźnie w woj. małopolskim
Czy warto się szczepić?
Szczepienia ochronne stanowią jedną z najskuteczniejszych metod zapobiegania chorobom zakaźnym. Trzeba jednak wziąć pod uwagę, że nie wszystkie osoby mogą korzystać z tej metody profilaktyki, wskutek istnienia przeciwwskazań medycznych, uniemożliwiającym poddanie się szczepieniu ochronnemu. Dotyczy to m.in. osób chorych na nowotwory oraz inne choroby przebiegające z obniżeniem odporności. Ponadto nieliczne osoby, pomimo zastosowanego szczepienia, nie wytwarzają odporności poszczepiennej. W tej sytuacji prowadzenie powszechnych szczepień obowiązkowych, zapewnia w odniesieniu do wielu chorób również ochronę osobom nieszczepionym, poprzez powstanie tzw. odporności zbiorowiskowej. Jednakże aby osiągnąć znaczące efekty dla całych populacji, programy masowych szczepień muszą być wieloletnie i obejmować dużą część osób, które są narażone na zachorowanie na daną chorobę zakaźną. Na widoczne efekty tak przyjętych strategii szczepień trzeba czasem czekać kilka lat, chociaż odporność indywidualną osoby szczepione uzyskują w ciągu kilku dni lub tygodni po szczepieniu.